درمان ترشی معده
● اطلاعات اولیه● روشهای معالجه ترش کردن معده
الف) آشامیدن آب زیاد : در نتیجه این عمل شیره معده و اسید موجود در آن رقیق میشود و اثر سوزش از بین میرود.
ب) خوردن جوش شیرین : جوش شیرین ، بیکربنات سدیم است که هم بصورت گرد و هم بصورت قرص بفروش میرسد و چون در روز چند دفعه، هر دفعه یک نوک چاقو جوش شیرین را در آب و یا بصورت قرص بخورند ترشی معده از بین میرود زیرا جوش شیرین اسید کلریدریک موجود در معده را خنثی میکند و نمک و آب تولید مینماید. اغلب داروهایی که برای جلوگیری از ترش کردن غذا در معده بکار میروند دارای جوش شیرین میباشند مثلا نمک بولریش دارای جوش شیرین است و نمک روها علاوه بر چاشنیهای آلی و جوش شیرین دارای سولفات سدیم و فسفات کلسیم و کربنات منیزیم میباشد.
ج) اغلب داروهای جدیدی که برای رفع ترشی معده بکار میروند دارای سیلیکات سدیم و آلومینیم و منیزیم میباشد. ممکن است برای رفع ترشی معده هیدر اکسید کلوئید آلومینیم هم بکار برد. این اجسام اسید معده را خنثی میکنند در ضمن موجب تولید اسید بیشتری در آینده نمیگردند.
د) خوردن کربنات کلسیم : در داروخانههای انگلستان گرد کربنات کلسیم را بعنوان داروی رفع ترشی میفروشند. این گرد اسید معده را خنثی میکند و تولید دی کلرید کلسیم و آب و گاز دی اکسید کربن میکند.
و) اکسید منیزیم : در روز یک نوک چاقو گرد اکیسد منیزیم MgO برای رفع ترشی معده تجویز شده است این ترکیب اسید معده را خنثی کرده و دی کلرید منیزیم و آب تولید میکند.
هـ) آشامیدن آب آهک : سادهترین راه برای خنثی کردن اسید معده بکار بردن محلول سود و یا پتاس سوزان است ولی از آنجایی که این دو محلول غشای مری و معده را میسوزانند از بکار بردن آن صرف نظر شده است در عوض آب آهک را که یک قلیائی ضعیف است بکار میبرند در آب آهک ۹۹% آب میباشد بنابراین ، بیم آنکه ضرری برساند نیست. آب آهک ، اسید معده را خنثی کرده تولید دیکلرید کلسیم و آب میکند.
داروهای ذکر شده برای رفع ترشی معده بصورت موقت ترشی معده را برطرف میکنند. ولی ممکن است بعدا موجب زیاد شدن ترشح اسید معده هم بشوند.
زخم معده و ناراحتی های دستگاه گوارش
مقدمه
دستگاه گوارش انسان، لوله طویلی که از یک سوبه دهان و از سوی دیگر به مخرج ارتباط دارد. این لوله به تناسب نوع کاری که انجام میدهد به بخشهای گوناگون تقسیم شده و هر بخش دارای ساختار ویژهای است. مواد غذایی در حین عبور از لوله گوارش از دهان، حلق، مری، معده، روده کوچک، روده بزرگ و راست روده میگذرند. در دستگاه گوارش، غدد متعددی یافت میشوند که درعمل گوارش، دستگاه گوارش دو عمل اساسی و مختلف را انجام میدهد که یکی گوارش، دیگری جذب غذا میباشد. گوارش در دهان، معده و روده کوچک و جذب اصلی در روده کوچک انجام میشود.
شیوع بیماری
زخمهای اثنی عشر نسبت به زخمهای معده شیوع بیشتری دارند ومعمولا در افراد 20 تا 45 ساله رخ میدهند و میزان شیوع آن در مردان نیز بیشتر است. اما زخم معده بیشتر در افراد با سنین بالای 50 سال دیده می شود. در انگلستان، یکنفر از هر 8 نفر، زخم معده واثنی عشر را در زندگی خود تجربه کرده است.
علل
شایعترین باکتری ایجاد کننده زخم، باکتری هلیکوباکترپیلوری (Helicobacter Pylori) میباشد. این باکتری در عفونتهای انسانی بسیار شایع است و بانیمی از جمعیت میانسالان در انگلستان همراه است، هر چند تعداد کمی از آنها مبتلا به اولسر پپتیک میشوند. این باکتری توسط آب و غذا منتشر میشود، همچنین در بزاق دهاننیز دیده شده است و احتمال میرود که بتواند از راه هایی مثل بوسیدن هم انتقالیابد. این باکتری میتواند به دیواره معده چسبیده و باعث ضعیف شدن و التهاب آن قسمتاز معده میشود.
· داروهای ضد التهاب غیر استروئیدی (NSAIDS) مانندآسپرینوایبوپروفیننیز معده را مستعد تاثیر پذیریاز اسید میکنند. (این داروها برای درمان دردها استفاده میشوند.) این داروهامیتوانند علاوه بر ایجاد اختلال در لایه جوشاننده جداره معده در جریان خونرسانی بهمعده و بازسازی سلولهای بدن نیز تاثیر گذار باشند.
· عوامل ژنتیکی نیز در ایجاد اولسر پپتیک دخیلند. احتمال ابتلای کسانی که سابقهخانوادگی چنین بیماریی را دارند، به این بیماری بیشتر میباشد.
· سیگار کشیدن و نوشیدن نوشابههای الکلی نیز میتواند موجب چنین آزردگیهاییشود چنینی عواملی جداره معده و اثنی عشر را آزرده میکنند و از تولید موکوس جلوگیریمیکنند.
· استرس به علت ایجاد کننده زخم مطرح نمیشود، بلکه باعث تشدید و زخیم شدن علائم زخمهایی که قبلابه وجود آمده است، میگردد، شرایط استرسزا علایم را بدتر میکند؛ زیرا معده تحت چنین شرایطی اسید بیشتری تولید میکند.
علایم
برخی از افراد مبتلا، علایمی را از خود نشان نمیدهند و هیچگاه درنمییابند که مبتلا به اولسر پپتیک هستند یا برخی اوقات علائمی چون سوء هاضمه و یا سوزش سردل را از خود نشانم یدهند. اگر علایم در بیمار ظهور کند؛ به قرار زیر خواهد بود:
· درد و یا سوزش در قسمت بالای شکم یا زیرقفسه سینه که این درد هنگامی که معده خالی است شدیدتر و بدتر میشود و بعد از غذاخوردن بهبود مییابد و دوباره پس از چند ساعتی عود میکند.
· درد ناشی اززخم معده با غذا خوردن بدتر میشود.
· اشکال در بلعیدن و یا برگشتن غذای بلعیده شده به دهان رخ میدهد.
· احساس نفخ و دل درد پس از خوردن
· تهوع و استفراغ
· کم اشتهایی و از دست دادن وزن
· درد شدید در مورد زخمهای شدید
· خونریزی
علائم خطرناک
· استفراغ خونی:به یاد داشته باشید که ممکن است قسمتی از خون مترشحه درزخمها از سیستم گوارشی عبور کند و به صورت قهوهای خارج شود.
· مدفوع سیاه:که نمایانگر خون ریزی از زخم است.
· دردهای شدید و ناگهانی شکم
در صورت بروز علایم، مشکل موجود کاملا جدی است. به یاد داشته باشید که زخم ممکن است دیواره معده و روده را سوراخ کند و یا ممکن است مسیر غذا را مسدود نماید پس جدی گرفتن این زخمها الزامی است.
تشخیص
برخی اوقات خود زخم یا اسید مترشحه به عروق موجود در معده و اثنی عشر آسیب میرساند.
· آزمایش خون:اگر عفونت هلیکوباکتر ایجاد زخم شود، آنگاه بدن در قبال آن آنتی بادی ترشح میکند که با آزمایش خون واندازه گیری آنتی بادی میتوان بیماری را تشخیص داد.
· گاسترسکوپی:زخم معده و اثنی عشر را به وسیله روشی به نام گاستروسکوپینیز میتوان تشخیص داد. در این روش وسیلهای انعطاف پذیر را به داخل معده میفرستندو جدار داخلی آن را مشاهده میکنند و در صورت لزوم میتوانند همزمان بیوپسی (نمونه برداری) انجام دهند همچنینی میتوان عفونت هلیکوباکتر را نیز مورد بررسی قرار داد. و در ضمن بیوپسی با میتواند در مورد احتمال وجود سرطانی که علایم مشابهی دارد، نیزمورد استفاده باشد.
· تست باریم:مشاهده باریم (Barium meal) که در این مورد امکان بیوپسی وجود ندارد.
· عکسبرداری با اشعه ایکس:در این مورد هم امکان بیوپسی نیست.
· آزمایش تنفس:آزمایش دیگر تنفس (Breath test) است. در این آزمایش مادهایکه تاثیر شیمیایی روی هلیکوباکتر دارد، به بیمار خورانده میشود و در صورت وجودهلیوباکتر، در معده تغییرات شیمیایی رخ میدهد و این مساله از طریق آزمایش تنفس قابل بررسی خواهد بود.
درمان
اغلب تجویزآنتیبیوتیک داروهای کنترل کننده اسید در درمان این بیماری موثر است. اگر بیماران ناگزیر آسپیرین و یا داروهای (NSAIDS) را به مدت طولانی مصرف کنند؛ بهتر است به داروهایی جهت محافظت لایه جداری معده و روده و داروهای بهبود زخم تجویز گردد. اگردرمان دارویی کارساز نباشد، آنگاه ممکن است درمان جراحی صورت گیرد که شامل:
1- بریدن عصب واگ (Vagotomy):که باعث کاهش تولید اسید می گردد.
2- آنترکتومی (Anterectomy):که در این عمل، قسمت پایین معده برداشته میشود.
3- پیلوروپلاستی (Pyloroplasty):در این عمل تلاش میشود که اثنی عشر و روده کوچک گشادتر شوند تا بتوانند آزادانه مواد غذای را عبور دهند.
اگر زخم موجب سوراخ شدن معده و اثنی عشر شود. آنگاه خون ریزی شدید رخ میدهد و اینجاست که فوریت پزشکی ایجاد میشود. در چنین فوریتی، با انجامگاستروسکوپی، زخمها سوزانده (کوتریزه = Cauterization) میشوند. ممکن است همراه با جراحی به تزریق خون نیز نیاز باشد.
پیشگیری
پیشگیری از این بیماری با ترک سیگار و الکل میتواند صورت گیرد. افرادی که به داروهای (NSAIDS) حساسیت مفرط نشان میدهند، بهتر است داروهای دیگری مصرف کنند.
زخم معده و ناراحتی های دستگاه گوارش هلیکوباکتر و زخم معده
در اکثریت قریب به اتفاق زخمهای معده میتوان هلیکوباکتر را دید.
در واقع ضعف لایه مخاطی محافظت کننده معده توسط هلیکوباکتر میتواند زمینه ساز بروز زخم معده محسوب شود.
البته استفاده از داروهای غیر استروئیدی غیرالتهابی موجب عدم تشخیص هلیکوباکتر و پنهان شدن آن میگردد.
برای شناخت دقیق عامل ایجاد کننده زخم معده می بایست بیوپسی کاملی از مخاط معده تا زخم مذکور در یک محل معین صورت پذیرد.
بیوپسی در هنگام خونریزی معده به سبب حضور خون انجام ناپذیر یا سخت می باشد.
تست بیوپسی اوره آز عموما در چنین مواردی استفاده می شود با این حال استفاده از داروهای ضد زخم میتواند با این تست تداخل داشته باشد.
در کسانی که سابقا مبتلا به زخم معده بوده اند استفاده از آندوسکوپی یا رادیولوژی و در کنار آنها تست سرولوژی برای شناخت هلیکوباکترالزامی است.
زخمهای معده در 60 تا 80 % موارد آلودگی به هلیکوباکتر قابل مشاهده اند.
هلیکوباکتر و سرطان
سرطان معده مرتبط با حضور هلیکوباکتر شناخته شده است. البته این بدان معنا نیست که هرکس مبتلا به هلیکوباکتر بود لزوما به سرطان معده دچار می شود اما حضور هلیکوباکتر درمان نشده زمینه ساز ابتلا به سرطان معده خوانده شده است . در عین حال نژادهای زرد پوست ساکن چین و ژاپن جزء نژادهای مستعد به ابتلا به سرطان معده شناخته شده اند . هنگامیکه غذا جویده و بلعیده می شود از مری عبور کرده و سپس وارد قسمت فوقانی و حجیم معده شده، در معده مواد غذایی توسط شیره معده (که مرکب از آنزیمهای هضم کننده و اسید هیدروکلریک است) شکسته می شوند و در عین حال میکرو ارگانیسمهای وارد شده به بدن توسط شیره مذکور از بین می روند.
لازم به ذکر است که روزانه درون معده با حدود نیم گالن عصاره معده شستشو داده شده و در واقع معده محلی استریل و کاملا بدون میکروب می باشد.
جهت محافظت ماهیچه های عضلانی معده در مقابل تخریب توسط شیره بسیار قوی معده، لایه مخاطی ضخیمی درون معده بوجود آمده است.
بلع موادی همچون داروهای ورم مفاصل، ایبوپروفن، آسپیرین و الکل لایه مخاطی معده را در برخی نقاط تخریب کرده و همین امر سبب زخم شدن سلولهای لایه اپیتلیوم موجود در زیر موکوس می گردد. عواملی همچون کورتیکو استروئیدها، سیگار کشیدن و استرس موجب تشدید دردهای معده میگردند.
مهمترین عامل جهت ایجاد زخم معده باکتری Helicobacter pylori شناخته شده است.
Helicobacter pylori:
Hbp باکتری است مارپیچی شکل / گرم منفی / کم هوازی / تاژکدار / متحرک
همانطور که گفتیم هلیکو باکترپیلوری باکتری است گرم منفی و حضور آن را می توان توسط رنگ آمیزی گرم به اثبات رساند.
* هلیکوباکترپیلوری و معده:
همانطور که ذکر شد مهمترین عامل در ایجاد زخم و التهابات معده ای هلیکو باکتر میباشد.
هلیکو باکتر پیلوری می تواند با استقرار در بخش آنتروم (بخش انتهایی معده با ماهیچه های ضخیم و قوی ) سبب عفونت طولانی مدت این ناحیه شود.
در واقع تنها باکتری که می تواند در محیط خشن معده و در مقابل حضور شیره معده زندگی و رشد نماید هلیکوباکترپیلوری می باشد.
این باکتری با استفاده از غذا یا آب آلوده از راه دهان وارد معده شده و کافی است یکبار بتواند در موکوس معده پنهان شود , در این حال باکتری مذکور در لایه مخاطی معده مستقر شده و توسط تازکهای برآمده, خود را در میان سلولهای لایه مخاطی جای میدهد و یا در صورت بروز زخم معده در ناحیه فاقد لایه مخاطی و در واقع بر روی سلولهای اپیتلیوم معده استقرار یافته و تاژکهای خود را در آن ناحیه فرو می برد.
برای مقابله با هلیکوباکترپیلوری سیستم ایمنی بدن فعال می شود.
سلولهای سیستم ایمنی به آسانی به علت موکوس ضخیم معده به این ناحیه نمیرسند.
در واقع هنگامیکه لایه موکوسی نازک شده و گلبولهای سفید وارد این ناحیه میشوند نمیتوانند از آن خارج شوند. به سبب درگیری سلولهای ایمنی با هلیکو باکتر آنتی بادیهای موجود در سرم خون که IgG & IgA می باشند بالا میروند.
اگرچه در روند مذکور خود هلیکوباکتر ممکن است عامل ایجاد زخم نباشد اما التهاب لایه آستری معده که توسط هلیکوباکتر ایجاد میشود زمینه ساز بروز زخم یا حتی ایجاد سرطان معده می باشد.
علایم احتمالی حضور هلیکوباکترپیلوری
سوء هاضمه / سوزش سر دل / نفخ / حالت تهوع / التهاب معده / بروز زخم اثنی عشر /
درد در ناحیه بالای شکم که یک ساعت یا بیشتر بعد از صرف غذا مشاهده میشود.
نشانه های مذکور توسط مصرف آنتی اسیدها یا شیر و یا داروهای کاهنده اسیدیته معده کاهش می یابند.
درمان
در صورتیکه زخم گوارشی بعد از انجام بیوپسی یا آندوسکوپی مشاهده نشد می توان درمان 14 روزه را با آنتی بیوتیک ها و داروهای آنتی اسید را انجام داد. داروهای آنتی بیوتیکی متداول عبارتند از :
کلاریترومایسین / تترا سایکلین / مترونیدازول / آموکسی سیلین
در کنار آنتی بیوتیک درمانی می بایست از داروهایی همچون بیسموت و نیز داروهای کاهنده اسیدیته معده مثل :
رانیتیدین / سایمتدین / فاموتیدین / امپرازول / پنتو پرازول / لانزو پرازول استفاده کرد.
خطرات درمانی دارویی
مصرف داروی بیسموت میتواند موقتا منجر به خاکستری رنگ شدن دهان و دندان و ایجاد یبوست و اسهال و سیاهرنگی مدفوع بشود.
آنتی بیوتیکها نیز سبب بروز واکنشهای آلرژیک شده و یا حتی موجب مرگ شوند.
برخی آنتی بیوتیکها مثل:
کلاریترومایسین سبب ایجاد مزه بد دهان می شود.
مترونیدازول موجب ناراحتی معده / اسهال / عدم تعادل / خارش / بد طعمی دهان میشود.
این دارو نباید همراه با الکل مصرف شود چراکه باعث سرخ شدن / سردرد / حالت تهوع میگردد.
در ضمن هنگامیکه آنتی بیوتیکها در دوز بالا استفاده می شوند بعد از مدتی بیماران آلودگی با کاندیدای ناپایدار ( آلودگی با مخمر ) پیدا میکنند.
در هنگام درمان آلودگی هلیکوباکتر به این نکته باید توجه نمود که هلیکوباکتر به راحتی نسبت به کلاریترومایسین و مترونیدازول مقاوم میشود و نباید بعد از یک دوره درمانی برای دوره های بعد از آنها (بلافاصله) استفاده نمود.
در واقع بعد از دو هفته آنتی بیوتیک تراپی 4 هفته می بایست از درمان اجتناب کرد.
در صورتیکه هلیکوباکتر توسط آنتی بیوتیکهای مذکور باقی ماند باید احتمال مقاومت باکتری نسبت به آنتی بیوتیک مذکور را بررسی نمود.
تستهای تشخیصی برای شناخت آلودگی با Hbp
این تستها به دو بخش قابل تقسیمند :
الف ) تستهای مهاجم به بافت
ب ) تستهای غیر مهاجم به بافت
الف ) تستهای غیر مهاجم به بافتها عبارتند از :
* تست تنفسی اوره (urea breath testing)
* تست آنتی ژنی مدفوع
* سرولوژی
* PCR
* تست بزاقی
* تست ادراری
ب ) تستهای مهاجم به بافتها عبارتند از :
* تست بیوپسی اوره آز
* بافت شناسی
* Brush cytology
* کشت باکتریایی و تستهای حساسیتی
الف ) تستهای غیر مهاجم به بافتها عبارتند از :
تست تنفسی اوره ( urea breath testing)
کافی است هلیکوباکتر تنها یکبار بطور مطمئن در موکوس پنهان شود. در چنین حالتی به وسیله آنزیم عبور دهنده اوره آز به جنگ با اسید معده میرود. این امر به صورت زیر انجام میپذیرد :
C = O ( NH2)2 + H2 + 2H2O ---> HCO3 + 2NH4
اساس تست UBT شناسایی هیدرولیز اوره مذکور توسط Hbp میباشد.
در واقع تست مذکور به دو صورت انجام میشود:
* تست رادیو اکتیو 14C
* تست بدون رادیو اکتیو 13C بیکربنات اوره
هر دو تست طی 15 تا 20 دقیقه انجام شده و بها و وقت یکسانی صرف میکنند.
تست رادیو اکتیو 14C به سبب ممنوعیت استفاده از آن در زنان باردار و کودکان در حال حاضر کم انجام می شود.
اما در تست بدون رادیواکتیو 13C بیکربنات اوره ماده مذکور به صورت خوراکی از راه دهان به بیمار داده می شود. این عمل در دو مرحله انجام می پذیرد به این معنا که 60 دقیقه بعد از دادن مرحله اول ماده به بیمار مرحله دوم ماده مذکور را به بیمار می دهیم.
در این حال با بازدم بیمار و اندازه گیری CO2 و میزان اوره خروجی از وی می توان به حضور یا عدم حضور Hbp پی برد.
آزمایش آنتی ژن مدفوع
جزء آزمایشهای ایمنی آنزیمی می باشد که با توجه به بررسی مدفوع بیمار میتوان به حضور یا عدم حضور هلیکوباکترپی برد.استفاده از لانزوپرازول و بیسموت می تواند نتیجه غلط به ما بدهد. در واقع 4 تا 6 هفته بعد از اتمام دوره داروهای مذکور این آزمایش قابل انجام است. رانیتیدین بر روی جواب آزمایش بی تاثیر است. خونریزی معده و روده به سبب خون آلود بودن مدفوع باعث بروز جوابهای نادرست گردید.
تست بزاقی
حفره دهان به عنوان مخزن هلیکو باکتر می تواند مورد استفاده در تستها قرار بگیرد.
در واقع به علت رفلکس محتویات معده به مری و سپس دهان هلیکوباکتر میتواند وارد دهان شود و همین امر سبب انتقال آن توسط ارتباط دهانی می گردد.
هلیکو باکتر موجود در بزاق و پلاک دندانی برای تست استفاده میشود.
این تست به نسبت سایرین دقت کمتری دارد.
تست ادراری
با سنجش آنزیمهای موجود در ادرار می توان به حضور یا عدم حضور هلیکوباکتر پی برد. حساسیت تست مذکور بین 82 تا 90 % بوده و به انجام آن توصیه ای نمیشود.
تست سرولوژی
توسط ELISA میتوان آنتی بادیهای IgA & IgG & IgM را اندازه گیری نمود و در صورت بالا بودن آنها احتمال حضور هلیکوباکتر رقم میخورد.
نتایج سرم می تواند + یا _ باشد.
حساسیت تست مذکور بین 90 تا 100% است.
در ضمن سرم می تواند در برخی از بیماران سالها بعد از ریشه کنی هلیکوباکتر آنتی بادیهای موجود در خون را + نشان دهد.
ب ) تستهای مهاجم به بافتها عبارتند از :
تست بیوپسی اوره آز
در تست مذکور به واسطه بیوپسی توسط یک رشته مخصوص و ظریف آندوسکوپی در مدت یک ساعت حضور یا عدم حضور هلیکوباکتر تعیین می شود.
در این تستها شناسایی نمونه ها از طریق یک نوار معرف با شاخص PH و یک لایه حاوی اوره بر روی نوار انجام می پذیرد.
بافت شناسی
با نمونه برداری و بررسی بافت معده میتوان به حضور هلیکوباکتر پی برد.
در این آزمایش می توان حضور التهاب معده را مشاهده نمود و یا در صورت لزوم ردیابی meta plasia ( تغییر غیر قابل برگشت بافت معده یا روده به بافت دیگر ) را بررسی نمود.
مشکلات موجود در بیوپسی عبارتند از :
- تراکم هلیکوباکتر در نقاط مختلف معده متفاوت است و می تواند منجر به نمونه گیری غلط شود.
- در صورتیکه بیماران داروهای ضدترشحی مصرف کرده باشند نتایج نادرستی به ما میدهد.
ارتباط هلیکوباکترپیلوری با سایر بیماریها
هلیکوباکتر و زخم اثنی عشر
در73 % از بیماران مبتلا به زخم دوازدهه حضور هلیکوباکتر توسط تست بیوپسی اوره آز تایید شده و تنها در 23 % از بیماران مبتلا هلیکوباکتر گزارش نشده است.
تحقیقات نشان می دهد که آلودگی با هلیکوباکتر در معده میتواند مستقیما موجب رشد زخمهای اثنی عشر شود. بیماری گاستریت یا ورم معده چیست؟
گاستریت یا ورم معده به حالتی گفته میشود که در آن معده دچار التهاب یا عفونت خفیف در لایه مخاطی میشود و معمولا به دو حالت ورم معده شدید یا مزمن بروز میکند. به گزارش ایسنا گاهی اوقات ممکن است ورم معده در صورت طولانی شدن منجر به زخم سطحی معده شود. -چه عواملی باعث بروز گاستریت میشوند؟ کشیدن سیگار، زیادهروی در خوردن بویژه مصرف مواد غذایی که به سادگی قابل هضم نیستند، ترشح بیش از اندازه اسید معده که اغلب در نتیجه مصرف نوشیدنیهای الکلی صورت میگیرد، ابتلا به عفونتهای باکتریایی یا عفونتهای ویروسی که این نوع از ورم معده ممکن است مسری باشد، مصرف زیاد کافئین و مصرف برخی از داروها مانند آسپرین، داروهای ضدالتهابی غیراستروییدی، استرس، رژیم غذایی نامناسب، ابتلا به برخی از بیماریها که باعث کاهش مقاومت میشوند، خستگی یا کار زیاد و در نهایت وجود باکتری هلیکوباکتر پیلوری در معده همگی میتوانند از عوامل بروز بیماری گاستریت باشند. همچنین گاهی اوقات گاستریت پس از انجام یک عمل جراحی مهم یا یک آسیب روحی، سوختگی یا ابتلا به عفونتهای شدید بروز میکند. برخی از بیماریهای خاص نیز مانند کمخونی شدید، اختلالات دستگاه ایمنی خودکار موجب ابتلا به گاستریت میشود. لازم به ذکر است که گاهی مصرف برخی از مواد تحریک کننده مانند ادویهها یا غذاهای آلرژیزا نیز میتواند این مشکل را تشدید کند. -علایم بیماری گاستریت کدامند؟ شایعترین علائم این بیماری درد شکمی و دل پیچه، سیاه شدن اجابت مزاج در اثر خونریزی گوارشی، احساس سوزش در بالای شکم و گاهی استفراغ، بیاشتهایی، تب، ضعف، تورم شکم، درد تند، مبهم و یا آزاردهنده در قفسه سینه، احساس اسید معده در دهان و ندرتاً اسهال است. گاستریت همچنین با آروغ یا نفخ همراه است. علاوه بر این در گاستریت حاد علائمی چون کوفتگی، احساس پر بودن معده، سر درد، سر گیجه، تشنگی شدید، تنفس تند، کشیدگی شکم، حساس و سفت شدن شکم مشاهده میشود. در گاستریت مزمن ممکن است اختلال در حرکت معده و بروز علائمی چون علائم زخم معده بروز کند. - چگونه میتوان از ابتلا به گاستریت پیشگیری کرد؟ اگرچه شما همیشه نمیتوانید مانع از بروز عفونت ناشی از باکتری هلیکوباکتر پایلوری شوید اما توصیههای زیر برای کاهش خطر ابتلا به گاستریت مفید هستند. یکی از راههای مهم پیشگیری از بروز این بیماری رعایت کردن حد تعادل در خوردن و آشامیدن است. هوشمندانه غذا بخورید. اگر اغلب اوقات هضم غذا برای شما دشوارست، تعداد وعدههای غذایی را اضافه کرده اما از حجم غذا در هر وعده بکاهید. از مصرف مواد غذایی که دریافتهاید معده شما را تحریک میکنند مانند غذاهای ادویهدار، مواد خوراکی اسیدی، غذاهای سرخ کرده و یا پرچرب پرهیز کنید. همچنین به خاطر داشته باشید، بویژه کسانی که مستعد ابتلا به ورم معده هستند نباید وعدههای غذایی را فراموش کنند و باید برای هر روز برنامه غذایی منظمی را دنبال کنند. از مصرف نوشیدنیهای الکلی بپرهیزید چراکه الکل باعث تحریک پذیری و ساییده شدن لایه مخاطی معده شده و در نهایت منجر به التهاب و خونریزی معده میشود. سیگار نکشید. کشیدن سیگار در لایه محافظ معده اختلال ایجاد کرده و معده را مستعد ابتلا به گاستریت و همچنین زخم معده میکند. سیگار در عین حال اسید معده را افزایش میدهد، بهبود معده را به تاخیر میاندازد و یکی از فاکتورهای مهم خطرزا در ابتلا به سرطان معده است. حتیالمقدور از مصرف داروهایی که معده شما را ناراحت میکند، خودداری کنید. نوع داروی مسکنی که استفاده میکنید تغییر دهید. اگر برایتان مقدور است از داروهایی چون آسپرین و ایبوبروفن استفاده نکنید. این قبیل داروها می توانند منجر به التهاب معده شده و تحریکات موجود در معده را تشدید کنند. در عوض می توانید از مسکنهای حاوی استامینوفن مصرف کنید. در مورد مصرف داروی مناسب همچنین می توانید با پزشک مشورت کنید تا بهترین راهحل را در اختیار شما قرار دهد. در صورتی که میدانید چه عواملی میتواند در شما باعث بروز یا تشدید این حالت شود باید آن عامل را حذف کنید که معمولاً در این صورت ظرف چند روز بهبودی حاصل میشود. - راههای درمان بیماری گاستریت کدامند؟ درمان گاستریت بستگی به عامل خاص بروز آن دارد و ممکن است شامل تغییر در نحوه زندگی، مصرف دارو و یا در موارد بسیار نادر انجام جراحی برای درمان بیماری و یا حالت خاصی که منجر به ورم معده شده است، باشد. تشخیص این بیماری با استفاده از روش آندوسکوپی و دیدن درون معده انجام میگیرد. در این روش یک لوله انعطافپذیر از مری به داخل معده هدایت میشود. به هنگام آندوسکوپی امکان دارد تکه کوچکی از بافت از مخاط معده برداشته شود و برای بررسی به آزمایشگاه فرستاده شود. هدف از استفاده از این روش رفع علایم و حذف دارو یا مادهای است که باعث ناراحتی معده میشود. در صورت بروز خونریزی زیاد ممکن است نیاز به بستری کردن وجود داشته باشد. برای ناراحتی و درد خفیف میتوان از داروهای خنثیکننده اسید یا استامینوفن استفاده کرد اما از آسپیرین استفاده نکنید. امکان دارد سایر داروها مثل داروهای بهبود دهنده زخم نیز تجویز شوند. در روز اول حمله ورم معده غذاهای جامد نخورید. مرتباً مایعات و ترجیحاً شیر یا آب بنوشید. تدریجاً رژیم غذایی عادی خود را از سر گیرید، اما از غذاهای داغ و پر ادویه، الکل، قهوه و غذاهای اسیدی پرهیز کنید تا زمانی که علایم کاملاً برطرف شوند. در پایان به خاطر داشته باشید که مشکلات گوارشی از بهم خوردگی ساده معده گرفته تا سرطان معده می توانند به دلایل بسیاری از جمله شکل زندگی که ما انتخاب میکنیم و برایمان قابل کنترل است، بروز کنند. در مجموع باید دستگاه گوارش را سالم نگه داشت که در این زمینه میتوان از توصیههای پزشکان کمک گرفت. مهمترین توصیههایی که میتواند شما را در این زمینه یاری دهد داشتن عادات تغذیهای مناسب، نگه داشتن وزن در حالت سالم و طبیعی، ورزش کردن به اندازه کافی و البته کنترل کردن استرس و فشارهای روانی روزانه است.
بیماری ریفلاکس و علل آن
بیمار) خانمی 28 ساله هستم که از 6 ماه پیش دچار ترش کردن و همچنین احساس سوزش سردل، خصوصاً پس از خوردن غذا می شوم. البته اشتهایم خوب است و تغییرات وزن هم نداشته ام. گاهی این حالت با تهوع همراه است. لطفاً مرا راهنمایی کنید.
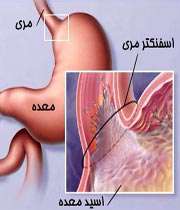
آقای دکتر لطفاً بفرمایید ریفلاکس چیست؟
ریفلاکس(REFLUX) بیماری می باشد که حدود 40 درصد افراد جامعه را گرفتار می کند و در 15 درصد موارد، این بیماری به شکل شدید و آزار دهنده است. در این بیماری اسید معده به همراه غذا، از معده به مری برمی گردد(مانند تصویر بالا) و مردم بعد از خوردن غذا، احساس لذت و رضایت ندارند. ریفلاکس یکی از بیماری های شایعی است که مردم از ترش کردن شکایت دارند و از احساس زندگی مطلوب و لذت بخش رنج می برند.
علایم بیماری ریفلاکس کدام است؟
شایع ترین علامت این بیماری ترش کردن و سوزش سردل می باشد و از علایم دیگری که کمتر شایع می باشد داشتن حالت تهوع، استفراغ، درد سینه و گلو، بعضی اوقات گوش درد، سرفه و حتی تشدید حملات آسمی در بیماران مبتلا به آسم می باشد.
هم چنین داشتن خشونت صدا و به ندرت احساس گیرکردن غذا در مری (دیسفاژی) نیز در این بیماران دیده می شود.
عوامل زمینه ساز بیماری ریفلاکس کدام است؟
از مهم ترین عوامل زمینه ساز یا تشدید کننده این بیماری می توان به عواملی مانند عادات زندگی، عادات غذایی، مصرف داروها و چاقی اشاره کرد.
با توجه به این که چاقی در کشورهای در حال توسعه روز به روز در حال افزایش می باشد، این بیماری نیز در این جوامع بیشتر دیده می شود. ولی خوشبختانه، با کاهش و تنظیم وزن، علایم این بیماری قابل کنترل و درمان می باشد.
از عوامل غذایی که با بیماری ریفلاکس در ارتباط است می توان به مصرف غذاهای پرچرب اشاره کرد. از عوامل دارویی می توان به مصرف نیترات ها و کلسیم بلاکرها اشاره کرد که مصرف بیش از اندازه این مواد باعث تشدید بیماری ریفلاکس می شوند.
راه های تشخیص بیماری کدام است؟
غالباً برای تشخیص این بیماری نیاز به استفاده از وسیله تشخیصی خاصی نمی باشد، چون علایم بارز این بیماری ترش کردن می باشد که خود بیماران این نکته را ذکر می کنند. ولی در بعضی از موارد برای تشخیص قطعی می توان از آندوسکوپی و گرافی باریوم سوالو (Barium Swallow) و PH متری استفاده کرد.
سرفه مزمن هم از علامت های نسبتاً شایع بیماری ریفلاکس می باشد که ممکن است با بیماری های ریوی اشتباه شود و در بیماران مبتلا به آسم، ریفلاکس می تواند باعث تشدید علایم آسم شود.
این بیماری بیشتر در چه افرادی دیده می شود؟
این بیماری معمولاً در افراد چاق و افرادی که از رژیم های غذایی پرچرب و کالری زیاد استفاده می کنند دیده می شود. هم چنین در بیمارانی که دچار فتق مری می باشند، نیز احتمال بروز ریفلاکس بیشتر است.
از عوامل تشدید کننده این بیماری می توان به عواملی مانند خوردن غذاهای سنگین و خوابیدن زود هنگام بعد از مصرف غذای سنگین و حجیم اشاره کرد.
این بیماری در آقایان سفید پوست با شیوع بیشتری نسبت به خانم ها و دیگر نژادها دیده می شود.
ادامه دارد...
دکتر علیرضا خلیلیان- متخصص بیماری های داخلی و فوق تخصص گوارش و کبد
استادیار دانشگاه علوم پزشکی همدان
* مطالب مرتبط :
توصیه هایی برای مبتلایان به سوزش سر دل
مصرف قهوه و چای پر رنگ در بروز زخم معده نقش دارند
اگر می خواهید سرطان مری نگیرید ...
آیا معده تان ترش می کند؟

همه ما در زندگی روزمرهمان حالت ترش کردن یا سوزش سردل را تجربه کردهایم و بسیاری نیز به راحتی از کنار آن گذشتهایم و با یک لیوان آب، شیر یا شربت آلومینیوم ام.جی.اس آن را درمان کردهایم اما شاید ندانید که این علامت در صورت تداوم، نشانه بیماری خطرناکی به نام ریفلاکس است که میتواند حتی موجب سرطان مری شود. برای آشنایی بیشتر با این مشکل شایع به سراغ دکتر ایرج خسرونیا، متخصص بیماریهای داخلی و رییس جامعه متخصصان داخلی ایران رفتیم تا سوالاتمان را از ایشان بپرسیم.
افرادی که دچار سوزش سردل هستند اغلب از ترش کردن شکایت میکنند. به نظر شما این مشکل نوعی بیماری است یا اینکه طبیعی به شمار میرود؟
به احتمال زیاد شما نیز تا به حال احساس ناخوشایند ترش کردن را تجربه کردهاید. این فرآیند که به علت برگشت محتویات معده به ویژه اسید به داخل مری ایجاد میشود، در حدود پنج تا هفت درصد مردم جامعه را مبتلا میکند.آیا به جز ترش کردن و احساس جوشش در پشت جناغ سینه، این بیماری علامت دیگری نیز دارد؟
بله، احساس جوشش در پشت جناغ سینه شایعترین علامت این بیماری است، اما آروغ زدن مکرر، خشکی و تلخی مزمن دهان، افزایش ترشحات بزاق دهان و جمع شدن آب در دهان، درد پشت جناغ سینه، گرفتگی صدای صبحگاهی و خسخس سینه، پوسیدگی سریع دندانها و همچنین برگشت محتویات معده به دهان و اختلال و درد در بلع غذا(در موارد پیشرفته و شدید بیماری) از دیگر علایم این بیماری به شمار میرود.گاهی این علایم به معنی تشخیص حتمی تلقی میشود؟
همانطور که اشاره کردم، علایم این بیماری بسیار متنوع است و بسیاری از آنها حداقل یک بار در طول زندگی تجربه میشوند، ولی باید توجه داشت که بروز گاهبهگاه این علایم نمی تواند بیماری تلقی شود، بلکه ترش کردن بیش از دو تا سه بار در هفته و وجود حالت مزمن علایم یاد شده میتواند حاکی از بیماری مزمن ریفلاکس یا برگشت اسید معده به مری باشد.ساز و کار این بیماری چگونه است؟
ساز و کار این بیماری از بین رفتن عملکرد صحیح دریچهای است که بین معده و مری قرار دارد و در حالت طبیعی مانع برگشت محتویات معده به مری میشود. همچنین صنعتی شدن زندگی انسانها و به دنبال آن کمتحرکی، چاقی، مصرف فستفودها(غذاهای آماده و فوری) و غذاهای کنسروی شیوع بیماری ریفلاکس را افزایش داده است.اهمیت تشخیص و پیشگیری از بیماری ریفلاکس چیست؟
بسیاری از مردم بر این باورند که ترش کردن چند بار در هفته آنقدر اهمیت ندارد که نیاز به مراجعه به پزشک داشته باشد، ولی باید توجه داشت که بیماری ریفلاکس در صورت درمان نشدن میتواند عوارض مهمی در پی داشته باشد.مهمترین این عوارض شامل چه مواردی میشود؟
نخست ایجاد جراحت در مری است، به طوری که محتویات معده به علت خاصیت اسیدی میتواند موجب آسیب به سلولها شود. جدار معده دارای ساز و کارهای دفاعی متعددی برای جلوگیری از صدمه اسیدی است، ولی جدار مری چنین خاصیتی ندارد و تماس مداوم اسید با آن میتواند به جراحتهایی در مخاط مری منجر شود که به آن ورم انتهای مری یا ازوفاژیک میگویند. جراحتهای حاصل از برگشت اسید به مری در صورت درمان نشدن پیشرفت میکند و ممکن است به زخم در مری منجر شود.عارضه دیگر، تنگی مری و گیر کردن غذا در مری است. بروز زخم و جراحت در مری ممکن است موجب تنگی انتهای مری شود و عبور غذا را با مشکل مواجه کند. این عارضه اغلب در ریفلاکسهای شدید و طولانی مدت ایجاد میشود.
تغییر ماهیت بافت انتهای مری نیز از عوارض دیگر است. در اثر تحریک مداوم اسید در مری، سلولهای مخاط مری ممکن است تغییر ماهیت دهند و به اصطلاح مری بارت ایجاد شود که برای بروز سرطان مری بسیار مستعد است و مهمترین عارضه نیز ایجاد سرطان مری است که در نهایت بعد از سالها ریفلاکس و ایجاد بارت در مری احتمال بروز سرطان مری در فرد افزایش مییابد.
با توجه به اینکه این بیماری حتی میتواند به سرطان مری منجر شود، چه توصیههایی برای تشخیص و درمان به موقع آن دارید؟
هر فردی که بیش از دو تا سه بار در هفته علایم یاد شده را که مهمترین آن ترش کردن و جوشش پشت جناغ است تجربه کند، باید به پزشک مراجعه کند. در صورت سن بالای 40 سال، طول کشیدن علایم بیشتر از پنج سال، احساس گیر کردن غذا یا کاهش وزن باید برای بررسی عوارض احتمالی، اقدامات تشخیصی از جمله اندوسکوپی انجام شود، ولی در صورتی که سن فرد کمتر از 40 سال و مدت شروع علایم کمتر از پنج سال باشد، توصیه می شود در دورهای چهار تا شش هفتهای با تجویز پزشک از داروهای آنتیاسید استفاده شود.به جز درمان دارویی، چه توصیههایی از نظر رژیم و عادات غذایی خاص برای این افراد دارید؟
افرادی که دچار چنین مشکلی هستند، بهتر است از دراز کشیدن بلافاصله پس از مصرف غذا پرهیز کنند. از مصرف غذاهای حجیم و پرچرب و پرخوری خودداری کنند. همچنین از مصرف مایعات زیاد همراه غذا اجتناب کنند و بیش از حد قهوه، شکلات و نوشابههای گازدار نخورند. هنگام خواب نیز توصیه میشود سر و شانهها 15 درجه بالاتر از کمر قرار گیرد. به همین دلیل برای مثال، با گذاشتن پتو زیر تشک یا شیبدار کردن تخت میتوان این کار را انجام داد. همچنین باید از پوشیدن لباسهای تنگ و کمربند سفت هنگام غذا خوردن و تا دو ساعت بعد از صرف غذا پرهیز شود.چطور برای عمل جراحی آماده شویم
|
مشکلات چشم ناشی از کار با کامپیوتر

وجود شرایط نامناسب در محیط کاری، عدم توجه به موارد ایمنی هنگام کار با رایانه و استفاده بیش از حد از این ابزار ممکن است در بلند مدت سبب بروز بیماریها و ناهنجاریها شود...
بحث مهمی که در این زمینه مطرح است، دانش ارگونومی رایانه میباشد که شامل مطالعه و بررسی عوامل انسانی در ارتباط با رایانه و شیوههای تطبیق ابزارها و وسایل کار با بدن فرد است تا از بروز اثرات ناهنجار جلوگیری شود.
درچند سال اخیر تولیدکنندگان تجهیزات رایانه مانند صفحه کلید، ماوس، میز و صندلی و سایر وسایل رایانه سعی میکنند تا محصولات را مطابق با اصول ارگونومی طراحی و تولید کنند چراکه رعایت اصول ارگونومی سبب کاهش ضایعات چشم، سردرد و کمر درد کاربران رایانه خواهد شد.
ویژگیهای یک محیط کاری مناسب برای کاربران رایانه عبارتند از : وجود سیستم تهویه مطبوع ، نور کافی و مناسب ، استفاده از میز مخصوص که دارای عرض و ارتفاع استاندارد باشد، استفاده از صندلی مخصوص رایانه که ارتفاع آن طوری تنظیم شود که ستون فقرات کاربر را آزار ندهد، استفاده از زیرپایی برای جلوگیری از بیحسی پا و کف پوش اتاق از جنس چوب یا پلاستیک باشد تا الکتریسیته ساکن تولید نکند.
با وجود رعایت نکات فوق، باز امکان بروز بیماریهای خاص برای کاربر رایانه وجود دارد که به برخی از آنها اشاره میشود:
بیماریهای چشم
*************
استفاده نادرست و بیش از حد از رایانه برای اجزای مختلف بدن مضراتی به همراه دارد که چشم یکی از این اجزا آسیب پذیر است.
درد، سرخی و سوزش چشم و آبریزش آن، دوبینی، احساس تاری دید که به کاهش قدرت بینایی، خستگی و درد چشم و سردرد منجر میشود از جمله این عوارض است.
چشمهای انسان عادت دارند تا بسیار راحت روی اشیای دور و نزدیک متمرکز شوند به همین دلیل احتمال خستگی ماهیچه چشمی که روی کاغذ و صفحه مانیتور متمرکز شده وجود دارد.
همچنین ماهیچههای دیگر چشم، از تغییرات نور یا درخشندگی یا از تغییر مسیر دید بین صفحه نمایشگر و نوشتههای در حال تایپ خسته میشوند و به دلیل جابهجایی زیاد کلمات، چشم قدرت تطابق خود را به مرور از دست میدهد.
افرادی که دارای اختلالات انکساری اصلاح نشده هستند، بیشتر در معرض خطرند.
همچنین محیط کار نه باید خیلی پر نور یا تاریک باشد تا به چشم کاربر فشار وارد نیاید.
پزشکان توصیه میکنند برای جلوگیری از ابتلا به بیماریهای چشمی پس از هر چند دقیقه استفاده از رایانه ، پلکهای خود را به هم زنید و مدتی به یک نقطه دیگر خیره شوید تا خستگی چشم از بین برود هرچند در این زمینه سفارش شده است که از مانیتورهای جدید به خاطر ساختار بهتر و اشعه کمتر استفاده شود.
CVS مجموعه ای از علائم چشمی و بینایی است که بر اثر کار با کامپیوتر ایجاد می شوند. تقریبا 4/3 کسانیکه زیاد با کامپیوتر کار میکنند گرفتار این علائم هستند. به نظر می رسد با فراگیر شدن بکارگیری کامپیوتر در محل های کار و حتی در خانه ها تعداد کسانیکه از CVS رنج می برند روبه افزایش باشد.
1-در طول روز برنامه پیاده روی، دو یا ورزشهای دیگر را داشته باشید.
2-در اوقات فراغت خود در طول روز، ورزشهای مخصوص کمر، پشت و گردن را انجام دهید تا این عضلات استحکام خود را حفظ کنند.
همان طور که پشت میز کار خود نشستهاید میتوانید عضلات شکم و سرین را چند بار و هر بار به مدت ده دقیقه سفت و بعد رها کنید.
بهتر است بیش از پنجاه دقیقه به طور ممتد پشت میز خود ننشینید بلکه بعد از پنجاه دقیقه نشستن چند دقیقه بلند شوید، کمی راه بروید، کمر خود را به طرفین خم و راست کنید و دستهایتان را از ناحیه کتف بچرخانید.
3-استفاده از صندلی ارگونومیک با قابلیت تنظیم را فراموش نکنید.
ارتفاع صندلی تان باید به گونهای باشد که کف پایتان روی زمین قرار گرفته و زانوهایتان زاویه نود درجه داشته و ران هایتان موازی زمین باشد.
صندلی باید در قسمت گودی کمر، محدب و در قسمت پشت دارای کمی قوس مقعر و بهتر است دسته دار باشد.
فراموش نکنید هنگام کار با رایانه به پشتی صندلی تکیه کنید تا از کمر و ستون فقرات شما حمایت کند.
فقط هنگامی که با موس کار نمیکنید و تایپ انجام نمیدهید، ساعد شما باید بر روی دسته صندلی قرار گیرد.
4- مانیتور مناسب بکار برید و بهتر است مانیتور در مرکز میز و درست در مقابل چشم شما قرار گیرد.
هر چه صفحه مانیتور بزرگتر باشد تصویر راحت تر دیده میشود و تطابق و تقارب چشمها کمتر شده و بنابراین دیرتر خسته میشود.
فاصله مناسب مانیتور تا چشمان شما پنجاه تا شصت سانتی متر یا معادل یک دست کشیده شماست.
بخش بالایی مانیتور باید هم سطح چشمان شما باشد که برای این کار می توانید صندلی خود را بلندتر کنید و یا مانیتورتان را پایین تر بیاورید.
اگر از عینک استفاده میکنید، مانیتور را کمی به سمت بالا بچرخانید، طوری که بخش پایینی آن به چشم شما نزدیک تر باشد.
5-باید صفحه کلید رایانه هم سطح آرنج شما یا هم ارتفاع با دسته صندلی قرار گیرد به طوریکه تقریبا صفحه کلید هم سطح رانهای شما پشت میز کامپیوتر باشد.
در هنگام تایپ کردن از هر دو دست کمک بگیرید و با نیروی متوسط و ملایمی روی صفحه کلید فشار وارد کنید.
هنگام تایپ کردن نباید مچ دستتان بر روی جایی قرار گیرد یا خم شود و به سمت بالا یا پایین زاویه دار قرار نداشته باشد، گاهی به مچ هایتان استراحت دهید و به آنها ورزش دهید.
6-پزشکان توصیه میکنند افرادی که دچار دیابت هستند به هنگام کار با رایانه بیشتر کنترل شوند و افراد چاقی که کاربر رایانه هستند در صدد لاغر کردن خود برآیند
فهرست تجهیزات و لوازم پزشکی
وسایل معاینه- دستگاه فشارسنج جیوهای
- دستگاه فشارسنج عقربهای
- دستگاه فشارسنج دیجیتال
- دماسنج طبی
- گوشی پزشکی
- چراغ قوه
- آبسلانگ
- افتالموسکوپ
- اتوسکوپ
- رینوسکوپ
- ترازو
وسایل عمومی
وسایل زنان و زایمان
تجهیزات تشخیصی
- اسپیرومتر
- الکتروانسفالوگرام
- تجهیزات فراصوتی (اولتراسونیک) (در پرتونگاری)
- تجهیزات پرتوپزشکی
- تجهیزات پزشکی هستهای
- شنواییسنج (ادیومتر)
- الکتروکاردیوگرام
- سی تی اسکن
- درون بین
- رکتوسیگموئیدوسکوپ
- ثبت نوار عصب و عضله
تجهیزات درمانی
- سرنگ
- سرسوزن
- سوزن گیر
- لیزر کم توان
- دستگاه ساکشن
- آنژیوکت
- اسکالپ وین
- گالی پاد
- پنس
- باند گچی
- آتل
- باند
- ست سرم
- پایه سرم
- چسب
تجهیزات آزمایشگاهی
- هود میکروبیولوژی
- انکوباتور کشت باکتریشناسی
- بن ماری آزمایشگاهی
- دستگاه آنالیزور
- فلیم فوتومتر
- الکترولیت آنالایزر
- دستگاه تجزیه مواد شیمیایی خون
- دستگاه سانتریفوژ ۴۸ شاخه
- دستگاه شمارنده گلبولهای خون و سلول آزمایشگاهی
- دستگاه فتومتر (طیف سنج مواد متشکله خون)
- اتوآنالایزر
- میز مخصوص آزمایشگاه
- کیتهای آزمایشگاهی تشخیص طبی
وسایل بیمارستان
تجهیزات اطاق عمل
- گازهای بیهوشی
- دستگاه کنترل توزیع اکسیژن در بیمارستان
- ساکشن جراحی (مکش)
- الکتروکوتر
- گان
- تورنیکت
تجهیزات بخشها
- سردخانه و تجهیزات سرمایشی
- مونیتور علائم حیاتی
- چراغ سیالکتیک
- پالس اکسیمتر
- الکتروکاردیوگرام
- دفیبریلاتور
- دستگاه تنفس مصنوعی (بنت)
- لارنگوسکوپ
- آمبوبگ
- لوله تراشه
- تجهیزاتسنگ شکن
دندانپزشکی
- آنگل
- توربین دندانپزشکی
- جرمگیر دندان
- فورسپس
- دستگاه مکش (ساکشن) دندان پزشکی
- تابوره
- یونیت دندان پزشکی
- فرز
- آمالگاماتور
- لایت کیور
- سوند
طبقه بندی نشده
- بیمارستان سیار
- فیلتر هِپا
- دستگاه نور ماوراء بنفش
- صندلیهای طبی
- گازهای طبی
- اندامهای مصنوعی بدن (توانبخشی)
- ارتوز و پروتز صورت
- تشک طبی
- سمعک و لوازم کمک شنوایی
- عینک
- فتقبند (ارتوپدی و توانبخشی)
- کفشهای ارتوپدی
- کمربند طبی
- لنزهای طبی
- تجهیزات برقی - مانیتورینگ
- دستگاه اکسیژن ساز
- دستگاه تست ورزش
معماری بیمارستان
معماری بیمارستان در حالی که بیمارستانها در گذشته آگاهانه جهت مصارف پزشکی، جراحی طراحی میشدند امروزه میتوان شاهد تغییر جهت به سوی انسانگرایی در امکانات بیمارستانی بود. بیمارستانهای امروزی بیشتر به هتل شبیه هستند. وجود فضای اقامتی دارای اهمیت بیشتری نسبت به طرحهای سرد بهداشتی در بیمارستانهای گذشته است. مدت زمان بستری و اقامت بیمار به طور پیوسته کوتاهتر میشود و علاقه به اتاقهای یک تختی یا دو تختی (در خصوص بیمارهای
خصوصی) بیشتر شده است.
قسمت بندی و تعین محدوده
یک بیمارستان عمومی به بخشهای مراقبت، معاینه و درمان، انبار و محل نگهداری موقت زباله، اداری و فن آوری تقسیم میشود. قسمتهای اقامتی و احتمالا بخشهای آموزشی و پژوهشی و همچنین بخشهای حمایتی برای عملیاتهای خدماتی نیز در یک بیمارستان عمومی وجود دارند
انواع بیمارستانها
بیمارستانها
را میشود به گروههای زیر تقسیم کرد: کوچکترین (تا 50تخت)، کوچک (تا150
تخت)استاندارد(تا600 تخت) و بزرگ. حمایت کنندگان مالی بیمارستانها ممکن است
دولت، بنیادهای نیکوکاری یا خصوصی یا ترکیبی از اینها باشند. بیمارستانها
را میتوان از جهت نوع فعالیت به بیمارستانهای عمومی، تخصصی و دانشگاهی
تقسیم کرد.
بیمارستانهای دانشگاهی
بیمارستانهای
دانشگاهی با بیشترین ظرفیت خدماتی را میتوان برابر با دانشکدههای پزشکی و
بیمارستانهای عمومی بزرگ دانست. آنها امکانات تشخیص و درمانی گستردهای
دارند و به طور اصولی پژوهش و آموزش را به پیش میبرند.سالنهای سخنرانی و
اتاقهای تشریح بایستی طوری گنجانده شوند که فعالیت بیمارستان توسط ناظرین
مختل نشوند. بخشها باید بزرگ باشند تا هم ملاقات کنندگان و هم ناظران را در
خود جای دهند. امکانات و نیازهای ویژه بیمارستانهای پزشکی ایجاب میکند
اتاقها به صورت ویژهای طراحی شوند.
مفهوم طرح ریزی
موقعیت: محل
پروژه باید دارای فضای کافی برای بخشهای اقامتی مستقل و دپارتمانهای مختلف
بیمارستان باشد. بایستی در منطقه آرام باشد و در آینده نیز احتمال ساخت و
ساز در اطراف آن وجود نداشته باشد مگر اینکه توسط محلهای مجاور تفکیک و
مستثنی شده باشد. تجهیزات نبایستی بر اثر مه گرفتگی، باد شدید، گردوغبار،
دود، بو وحشرات آسیب ببیند. زمین نباید آلوده باشد و برای گسترش فضا،
زمینهای آزاد اطراف نیز در نظر گرفته شوند
جهت:
بهترین جهت برای اتاق درمان و جراحی بین شمال غربی و شمال شرقی است. نمای بخش پرستاری در جهت جنوب به جنوب شرقی مناسب است آفتاب صبحگاهی دلپذیر، گرمای کم، مزاحمت کم نور آفتاب (احتیاج به تاریک کردن اتاق نیست)، هوای ملایم در عصر ها، اتاقهایی که رو به شرق و غرب هستند به نسبت دارای
آفتاب گیری بیشتر هستند اگر چه از آفتاب زمستانی بهره کمتری میبرند. جهت بخشهای بیمارستان که دارای اقامت متوسط کوتاهی هستند مهم نیست برخی مقررات انظباطی تخصصی حکم میکنند که بیماران در معرض نور مستقیم خورشید قرار نگیرند که اتاقهای رو به شمال برای آنها مناسب است
تصویر:یک بیمارستان قرار است گسترش یابد، طراحی آن شامل چهار فاز سازندگی میشوند یک محیط بسته بزرگ که شامل یک پارک ساخته خواهد شد که پنجرهها بتوانند رو به آن باز شوند بدون آنکه صدا مزاحمت ایجاد کند
اشکال ساختمانی درمانگاه بیماران سرپایی:محل درمان بیماران سر پایی دارای اهمیت ویژهای است. جداسازی مسیر بیماران سرپایی و بیماران بستری شونده باید در اوائل برنامه ریزی مد نظر قرار گیرد.با این حال راه دسترسی به دپارتمانهای پرتو ایکس و جراحی بایستی نزدیک باشد. امور مربوط به بیماران سرپایی هر روز مهمتر میشوند. بنابراین به اتاقهای انتظار بزرگتر و اتاقهای درمان بیشتری نیاز است
راهروها:راهروها باید برای بیشترین جریان گردشی طراحی شوند. در کل، راهروهای دسترسی بایستی حداقل دارای 50/1 متر پهنا داشته باشند. راهروهایی که بیماران را با تخت متحرک جابجا میکنند باید حداقل دارای پهنای موثر 25/2 متر باشند. سقف معلق در راهروها میتوانند تا 40/2 متر ارتفاع داشته باشند. پنجرههای نورگیر و هواگیر نبایستی بیش از 25 متر از یکدیگر فاصله داشته باشند. پهنای مفدار راهروها نباید توسط برآمدگیهای دیوار، ستونها و هروهای بخش باید با توجه به مقررات عناصر دیگر ساختمان مختل و محدود شود. در را داخلی در برای خروج دود سیگار تعبیه شود
درها:در طراحی درها بهداشت باید در نظر گرفته شود. لایه سطحی در بایستی دارای مقاومت بلند مدت در برابر نظافت مداوم توسط تمیزکنندهها و میکروب کشها باشد و بایستی طوری طراحی شود که مانع انتقال صدا، بوهای نا مطبوع و جریان هوا باشند. درها نیز بایستی دارای همان استاندارد عایق بندی در برابر صدا باشد که دیوارهای اطراف از آن برخوردارند. چوب دو روکشه در باید حداقل توانایی کاهش صدا تا25 دسی بل را داشته باشد. ارتفاع دقیق دربها به نوع و عمل آنها بستگی دارد
درهای معمولی m 20/2 -10/2دروازههای عبور وسایل نقلیه m 50/2ورودی انتقالات m 80/2- 70/2حداقل ارتفاع در جادههای ورودی m 50/3
پله ها:به خاطر دلایل سلامتی، پلهها بایستی طوری طراحی شوند که در مواقع لزوم ظرفیت تمام گردش عمومی را داشته باشند البته مقررات ساختمان سازی ملی نیز بایددر نظر گرفته شوند. پلکانها باید در هر دو طرف نرده داشته باشند و بدون بر آمدگی پیشبن باشند(بدون لبه برآمده) پلههای پیچ دار (حلزونی) نمیتوانند در مقررات مربوط به پلهها گنجانده شوند.پهنای موثر عرض پلهها و پاگردها باید حداقل دارای 50/1 متر باشند واز50/2 متر تجاوز نکنند. درها نباید پهنای مفید پاگردها را اشغال ومحدود کنند و با توجه به مقررات بیمارستان، درهای رو به راه پله باید به طرف خروجی باز شوند. میتوان پلههایی با ارتفاع 170 میلی متر داشت و حداقل عمق پاگذار ان 280 میلی متر باشد , بهتر است نسبت ارتفاع به عمق پاگذار 150 تا 300 میلی متر باشد.
آسانسور ها:آسانسورها انسانها، دارو ها، ملحفهها و تختهای بیمارستانی را بین طبقات جابجا میکنند و به خاطر مسائل بهداشتی و زیبایی بهتر است آسانسورهای جداگانهای را برای هر کدام این اهداف در نظر گرفت. در ساختمانهایی که مراقبت، معاینه و درمان در طبقات بالایی انجام میگیرند حداقل دو آسانسور برای انتقال تخت لازم است. اتاقک آسانسور باید به اندازهای باشد که جا برای یک تخت ودو همراه وجود داشته باشد. سطوح داخلی کابین باید صاف، قابل شستشو و به راحتی قابل ضد عفونی باشد. کف آن نباید سر باشد چاه آسانسور باید ضد آتش باشد. برای هر صد تخت یک آسانسور چند منظوره باید تعبیه شود و تعداد این آسانسورها در بیمارستانهای کوچکتر حداقل دو دستگاه باید باشد، بعلاوه حداقل بایستی دو آسانسور کوچکتر برای تجهیزات قابل حمل، کارکنان وملاقات کنندگان وجود داشته باشد
ابعاد دقیق آسانسور: m 20/1 × 90ابعاد دقیق چاه آسانسور: m 50/1 × 25/1
مسیریابی
برای جلوگیری از انتقال میکروب بر اثر تماس، فعالیتهای مختلف جداگانهای میبایست صورت گیرد. سیستم تک راهرویی که در آن بیماران جراحی شده و بیماران آماده جراحی، کارکنان آماده جراحی و کارکنان پس از انجام عمل و حمل وسایل تمیز و کثیف از یک راهرو استفاده میکنند دیگر استاندارد نیست. بهتر است سامانه دو راهروی داشته باشیم که در آن بیماران و کارکنان یا بیماران و وسایل غیر تمیز از یکدیگر جدا باشند. هنوز بهترین نوع این موارد مشخص نشده است و بنابراین به صورت جداگانه در نظر گرفته میشوند. یک راهبرد موثر، جدا کردن جریان بیماران از محل کار مورد استفاده کارکنان گروه جراحی است
اتاقهای جراحی اصلی
تعدادی اتاق ملزومات و کار در مجاورت مستقیم اتاق جراحی هستند. اتاق جراحی باید به گونهای طراحی شود تا هر چه بیشتر به شکل مربع شباهت داشته باشد تا کار در هر جهت از تخت جراحی به راحتی انجام گیرد.اندازه مناسب میتواند 50/6 × 50/6 متر با ارتفاع 3 متر و اضافه ارتفاع 70/0 متر برای تهویه و خدمات دیگر باشد, اتاقهای جراحی بهتر است یکسان باشد تا حداکثر انعطاف پذیری را داشته باشند و عملها روی میز قابل حملی صورت گیرد که بر روی پایهای ثابت در وسط اتاق سوار شده باشد. نور طبیعی از نظر روانشناختی دارای امتیاز خاصی است که جلوگیری از آن تقریبا غیر ممکن مینماید. واگر هم امکان آن وجود داشته باشد باید سیستمی وجود داشته باشدکه به طور کامل جلوی نفوذ این نور را بگیرد(برای مثال عملهای جراحی چشم در فضای خیلی تاریک انجام میگیرد) امروزه اتصالات خدماتی و وسایل فنی معمولا از طریق تجهیزات بیهوشی معلق تأمین میشود. در غیر این صورت ،اتصالات خطوط خلاء، اکسید نیتروس و برق اضطراری بایستی حداقل 20/1 متر بالاتر از سطح کف اتاق قرار گیرند. جدا کردن بخشهایی که در حد بالای میکروب زدایی شده اند(استریل) و وسایل استریل نیز به آنجا ارسال میشود بسیار مهم است. تقسیم اتاق عمل به دو قسمت عفونی و غیر عفونی یک بحث پزشکی است اما عمل هوشیارانه و منطقی است. کف اتاق و سطح دیوارها باید بسیار صاف و قابل شستشو باشند از نصف برآمدگیهای تزئینی و سازهای باید جلوگیری کرد.
اتاق بیهوشی
اندازه اتاق بیهوشی باید تقریبا 80/3×80/3 متر باشد و درهای آن نیز کشویی و برقی باشد و به اتاق عمل باز شوند(پهنای 40/1 متر)این درها باید دارای دریچه و شیشهای باشند تا بتوان با اتاق جراحی ارتباط تصویری داشت. اتاق بایستی مجهز به یخچال ،سینک آب ،لوله دستشویی و آبکشی، کابینت جهت نگهداری لوله هلی جراحی ،اتصالات تجهیزات بیهوشی. برق اضطراری باشد.
اتاق ترخیص بیهوشی:این اتاق به اتاق بیهوشی شباهت دارد در ورودی به راهروی کاری باید لولایی و بدون چفت با عرض 25/1 متر باشد
اتاق شستشو:تقسیم اتاق شستشو به بهداشتی ومعمولی ایده ال است اما از نقطه نظر بهداشت یک اتاق تکی کافی است. حداقل پهنای اتاق باید80/1 متر باشد. برای هر اتاق جراحی بایستی سه دست و صورت شویی (سینک) که آب را به اطراف نمیپاشد وجود داشته باشدکه از طریق پدالهای پایی کنترل شوند .بایستی دارای دریچه دید باشند و اگر هم برقی هستند بایستی با پدالهای پایی باز شوند. اگر صرفه جویی در الویت دارد میتوان از درهای لولایی چرخش استفاده کرد
اتاق اشیاء استریل:اندازه این اتاق دارای انعطاف پذیری بیشتری است اما بایستی به اندازه کافی فضای قفسه و کابینت وجود داشته باشد و بتوان به طور مستقیم از اتاق عمل به آن دسترسی داشت. به ازای هر اتاق عمل اشیاء استریل به مساحت تقریبی ده متر مربع نیاز است
اتاق تجهیزات:اگر چه دسترسی مستقیم به اتاق عمل ارجح است این کار همیشه ممکن نیست اگر دسترسی مستقیم امکانپذیر نباشد اتاق تجهیزات بایستی تا حد امکان نزدیک اتاق عمل باشد تا مدت انتظار کمتر شود. اتاقی به اندازه 20متر مربع باید در نظر گرفته شود
اتاق زیر مجموعه استریل:این اتاق را میتوان مستقیم یا غیر مستقیم به بخش استریل اتاق عمل مرتبط کرد. این اتاق شامل یک بخش بهداشتی برای اشیاء استریل شده و یک بخش معمولی برای اشتباه غیر استریل است. تجهیزات آن بایستی شامل
سینک, سطح انبار ,سطح کار و استریل کنندههای بخار باشد. وصل کردن یک اتاق زیر مجموعه استریل (ساب استریل) به چندین اتاق عمل میتواند مشکلات بهداشتی بوجود آورد که این کار نباید صورت گیرد. توجه داشته باشید که ابزار جراحی در واحد استریلیزه مرکزی آماده میشوند که خارج از محوطه جراحی قرار دارد
اتاق گچ گیری:به خاطر مسائل بهداشتی، این اتاق نباید در محوطه جراحی باشد بلکه در محوطه بیماران سرپایی بایستی قرار گیرد در واقع اورژانس بیمار بایستی از لابیهای مختلف عبور کند تا به اتاق عمل برسد. تجهیزات شرایط پس از عمل فناوری اتاق بهداشت و تهویه هوا: سیستم تهویه هوا جزئی حیاتی از فناوری اتاق بهداشت است نمونه معمولی آن از جابجایی کم،لزرش با سرعت ثابت حرکت هوا (m /s 45/0)استفاده میکند که تمام میکروبها و ذرات رها شده را به خارج میراند. یک سیستم دمنده جهت دار هوا نیز برای به حداقل رساندن لرزش هوا و یکنواختی آن هوا را به داخل اتاق عمل میدمد. بنابراین میتوان به مقدار زیاد از ترکیب هوای آلوده و هوای تازه ( هوای اتاق بهداشت )جلو گیری کرد. برای حفظ بهداشت و تمیزی تجهیزات جراحی به مسافتی به ابعاد تقریبی 00/3×00/3 متر نیاز است. همچنین سیستم تهویه هوا پیش از آماده کردن مقدار هوا مورد نیاز، از طریق تصویه، رقیق و فشرده کردن هوا سطح اجرام زنده هوایی را میکاهد. برای مثال برای اطمینان از آلودگی زدایی هوا بین اتاقهای عمل به15تا20 بار تعویض هوا در ساعت نیاز برای ایجاد منطقهای در اتاق عمل که تا حد امکان فاقد است. کنترل نشده هوا از طریق اتاقهای مجاور به داخل اتاق عمل جرم/ذره باشد از ورودی بایستی جلوگیری کرد.این کار را میشود از طریق هوا بندی اتاق عمل (تمام درزها در طی ساخت بایستی پر شوند) و با تغییر فشار انجام داد (یعنی بالاترین فشار که در اتاق عمل است به تدریج در اتاق بیهوشی کمتر ودر اتاقهای دیگر به حداقل میرسد تا با بوجود آمدن تفاوت فشار هوا از اتاق عمل به اتاقهایی که به مراقبت کمتر احتیاج دارند حرکت کند) بنابراین پنجرههای اتاق عمل بایستی دارای دریچههای مشبک تهویه هوا با قابلیت هوابندی کامل باشند.
فعالیتهای جنبی:اتاقهای فعالیتهای جنبی ضروری نیست که در نزدیکترین مجاورت اتاقهای عمل قرار گیرند. این اتاقها بوسیله راهرویی که مورد استفاه بیمار نباشد جدا شوند
اتاق پرستارها
ابعاد این اتاقها بستگی به بزرگی دپارتمان جراحی بیمارستان دارد. باید فرض شود که در هر تیم جراحی هشت عضو دارد(پزشکها،پرستارهای اتاق عمل، پرستارهای بیهوشی) اگر واحد جراحی دارای بیش از دو اتاق عمل باشند مناسب است که سیگاریها را از غیر سبگاریها جدا کرد. این اتاق راحتی باید دارای تعداد صندلی کافی , کابینت و یک سینک باشد.
محل کار پرستارها
این اتاقها میبایستی دارای موقعیت مرکزی باشند و دارای شیشههای بلند تا راهروی کاری از آن طریق دیده شود. علاوه بر میز تحریر آنها باید دارای کمد و کابینت و دیوارهای بلند برای نصب برنامهها باشند
اتاق گزارشات
این اتاقها که نیاز آنها مطلق نیست نباید بیش از 5 متر مربع باشنددر این اتاقها جراحان پس از عمل گزارش آن را تهیه میکنند
داروخانه
یک داروخانه به مساحت 20 متر مربع میتواند انواع مواد بیهوشی , داروهای جراحی و مواد دیگر را در خود جای دهد بخصوص که دارای قفسههای گردشی باشد.
اتاق نظافت:مساحت 5 متر مربع برای چنین اتاقی کافی است این اتاقها بایستی به اتاق عمل نزدیک باشند زیرا پس از عمل
میکروب زدایی (ضد عفونی) و تمیز کردن ابزار صورت میگیرد
جایگاه تختهای تمیز
در نزدیکی محدوده لابی بیماران بایستی فضای کافی جهت قرار دادن تختهای تمیز شده و آماده وجود داشته باشد. مقدار مورد نیاز عبارتست از یک تخت تمیز اضافی برای هر میز جراحی.
آبریزگاه
به خاطر مسائل بهداشتی مستراحها بایستی خارج از محدوده جراحی و فقط در سرسرای (لابی) بیماران قرار گیرد
ملزومات اتاق بازگشت هوشیاری:اتاق بازگشت هوشیاری باید بتواند چندین بیمار عمل شده از اتاقها ی جراحی مختلف را در خود جا دهد. تعداد تختهای محاسبه شده باید5/1 برابر تعداد اتاقهای عمل باشند. اتاق مجاورآن اتاق شستشو با چند سینک است. پرستاری میبایستی دارای یک جایگاه نظارتی باشد که از آن بتواند بر همه بیمارها تسلط داشته باشد. طراحی اتاق باید طوری باشد که نور طبیعی بتواند وارد آن شود تا بیمارها بتوانند خود را با ساعات شبانه روز تطبیق دهند
رعایت نکات ایمنی در جراحی
اتاق جراحی باید از طریق درهای کشویی برقی به اتاقهای بیهوشی، ترخیص شستشو واشیاء استریل ارتباط داشته باشند. این درها بایستی در خارج از اتاق عمل نصب شوند تا فضای اتاق را اشغال نکنند. به خاطر مسائل بهداشتی، سیستم باز کردن درها باید با پدال های پایی کنترل شود در اتاق فعالیتهای جنبی درهای محوری (بدون جفت) با پهنای یک متر تا 1.25 متر کافی است این نکته بایستی در نظر گرفته شود که اتاقهای اصلی بیهوشی دارای ترکیبی انفجار کننده از گازها هستند (بخارها، اکسیژن، اکسید نیتروژن) این گازها ممکن است به محدوده جراحی اتاقهای آماده کردن بیمار و گچ گیری رخنه کنند برای مقابله با جمع شدن گازهای بیهوشی در اتاق اتصالات الکتریکی و الکتروپزشکی بایستی حداقل در ارتفاع 1.20 متر از سطح کف اتاق قرار گیرند. به وسیله کف رسانای اتاقها را با هم برابر کنید. رطوبت هوا را بین 60% تا 65% حفظ کنید. اتاقهایی که جهت نگهداری مواد بیهوشی به کار میروند بایستی ضد آتش باشند و به اتاقهای عمل، زایمان و بیهوشی راه نداشته باشند
روشنایی
روشنایی در اتاق عمل بایستی قابل تنظیم باشد تا با توجه به موقعیت برش جراحی، نور را بازاویههای مختلف بتاباند. متداولترین سیستم روشنایی چراغهای جراحی سقفی متحرک هستند این سیستم متشکل از یک روشنایی اصلی است که دارای حرکت چرخشی و زاویههایی است و یک لامپ جنبی که بر روی یک بازوی ثانوی روشنایی اصلی از تعداد زیادی سوار است. لامپ کوچک ساخته شده است تا از ایجاد سایههای خیلی تاریک جلوگیری شود. امروزه اتاقهای عمل تخم مرغی شکل با روشنایی داخل سقفی نیز گاهی ساخته شوند مقررات روشنایی بیمازستانها شدت اسم روشنایی برای اتاقهای عمل را 1000(لوکس) و اتاق های جنبی عمل را 500 معرفی می کنند.
استریلسازی مرکزی
این مکان جایی است که تمام ابزار بیمارستان را آماده میکند. بیشتر این وسایل توسط دپارتمان جراحی (40%) و مراقبتهای ویژه، جراحی و داخلی (هر کدام 15%) استفاده میشود. به همین دلیل اتاق استریلسازی و مرکزی بایستی در نزدیکی این حوزههای تخصصی قرار گیرد توصیه میشود که مکانهای استریلسازی در جاههایی که دارای رفتوآمد کم (انسان و مواد) است قرار گیرند. تعداد استریلسازها بستگی به بزرگی بیمارستان و دپارتمانهای جراحی دارد و ممکن هست مساحت تقریبی 120-40 متر مربع را اشغال کنند
بخش مراقبتهای ویژه
وظیفه بخش مراقبتهای ویژه (ای سی یو)جلوگیری از اختلالات خطرناک فعالیتهای حیاتی بدن است: برای مثال ،اختلالات تنفسی و قلب وعروق ،عفونتها،دردشدید و از کار افتادگی اعضا (کبد ,کلیه) خدمات بخش مراقبتهای فشرده کنترل ودرمان وهمچنین مراقبت از بیمار است. در بیمارستانهای عادی که فاقد تخصص پزشکی خاصی هستند مرسوم است که مراقبتهای ویژه را به دوبخش جراحی وپزشکی داخلی تقسیم بندی کنند
ترتیب:
دپارتمان مراقبتهای ویژه بایستی یک بخش جداگانه باشد که فقط (بخاطر مسائل بهداشتی)از طریق لابیها قابل دسترس باشد.

